肝母细胞瘤
肝母细胞瘤(hepatoblastoma,HB)是小儿最常见的肝脏恶性肿瘤 [1]。HB 发病相对隐匿,临床症状不典型,大部分以体检发现或者以偶然发现腹部包块就诊,发现时部分患者肿块体积已较大,文献报导称有10%~20%的病例发现时就存在肺转移[2]。
病因及发病机制
HB的详细发病机制尚不清楚,但一般认为这是一种胚胎性肿瘤。可能是在胚胎发育时期肝脏细胞的增生与分化发生异常,至胎儿期或出生后肝脏内仍存在未成熟的肝脏的胚胎性组织,形成发育幼稚的组织块而可能转化为恶性的母细胞瘤。在许多小儿的恶性肿瘤中都会见到染色体异常。同时与出生低体质量、母体妊娠期不良外界因素等有关。
临床症状
以无痛腹部包块就诊,或同时合并腹胀、腹泻、纳差、非特异性,未见因肿瘤破裂出血而出现 的腹痛。实验室检查常见甲胎蛋白 (AFP)升高,但其阳性率报道不一。
影像学诊断
1、CT表现:平扫期可见肝实质性肿块,边缘清楚或不清,内可见多发散在更低密度区,肿瘤常突入腹腔,内可见钙化灶;增强期可见多个结节状增强染色征象,病灶周围呈结节状、片状明显强化,密度高于肝脏,门脉期呈低密度。
2、MRI表现表现为边界清晰的类圆形肿块,T1W1呈低信号,其内可见裂隙状更低信号,T2W1呈高信号,伴坏死者T2W1可见更高信号。
CT和MRI 检查各有其不同的特点:对于肿瘤包膜的显示MRI优于CT;对于钙化征象的显示,CT优于MRI;对于肿瘤的出血,CT和 MRI均能准确显示。CT由于可以清晰显示病灶的部位、钙化、出血及坏死,可做为HB的首选检查方法,而MRI不用对比剂可显示血管,有利于显示病灶与血管关系,且显示肿瘤范围准确,无辐射损伤,尤适用于术前检查。二者相结合,能更全面提供临床诊疗信息,有利于对手术术式的选择。
重要影像学征象:
1、假包膜:肝母细胞瘤通常现为巨大的单一肿块,少数为多结节融合。大部分边界清楚, 假包膜形成,病理上为周边受压的正常肝组织。一般胎儿型的包膜较完整, 而胚胎型的欠完整。
2、裂隙征:裂隙或不规则更低密度区代表肿瘤的坏死区;
3、钙化:小斑点状或条状钙化,主要见于混合型肝母细胞瘤,病理上钙化由瘤内的骨样组织有关.
4、分隔样强化区:肿瘤内血窦有丰富的胶原纤维分隔 以及静脉参与有关,造影剂较多存留在胶原纤维的血窦内而在延时明显强化 。
5、肿瘤血管征:可见较多粗细不一的肿瘤血管。肿瘤以外肝实质一般无明显异常,瘤周可见受压弯曲的肝血管影,主要为肝静脉和门静脉。
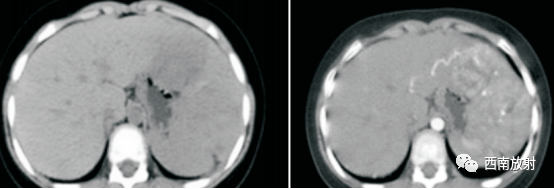
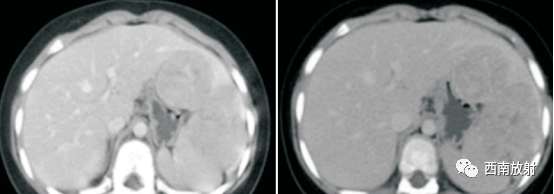
▲病例1:肝母细胞瘤:CT平扫显示肝左叶S2/3类圆形稍低密度肿块,边界模糊,增强扫描动脉期病灶显示不均匀强化、以边缘强化为主并见增粗的肝左动脉供血,门脉期及延迟期病灶强化逐渐减退。(病例来源:李钱程.儿童肝母细胞瘤的 CT诊断中表现及误诊分析[J].中国CT和MRI杂志,2020.18(11):107-109.)
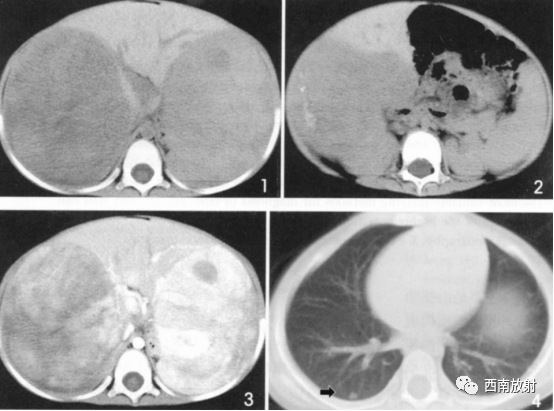
▲病例2:肝母细胞瘤。图1:CT平扫肝左右叶肿块,呈低密度,内部密度不均。图2肝内可见钙化灶。图3增强扫描肝内病灶不均匀明显强化,片状或结节状强化,见假包膜结构,图4可见肝内转移灶。
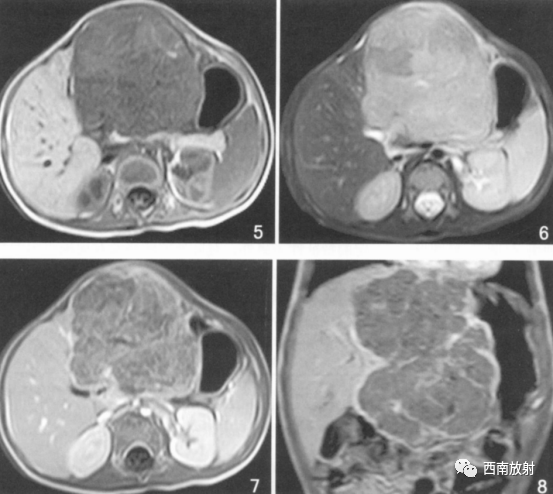
▲病例3:肝母细胞瘤。图5T1WI肝左叶巨大低信号肿块,中间见点状高信号影,考虑出血。图6为T2WI肿块呈明显高信号用哪个,增强扫描病灶内部不均匀强化,假包膜线状强化,坏死区无强化。
(病例2-3来源:薛潋滟.朱 铭.钟玉敏.儿童肝母胞瘤CT、M RI诊断[J].中国医学计算机成像杂志,2011.17(5):425-427.)
病理分型
HB可以分为上皮型和上皮间叶混合型,并根据上皮型瘤细胞分化程度从高到低依次为:胎儿型、胚胎型和间变小细胞型。混合型多以胎儿型或胚胎型上皮为主的结构中有少量间叶成分,偶见肌源性或纤维肉瘤的梭形细胞[3]。上皮型多于混合型,其次为胚胎型和间变型。
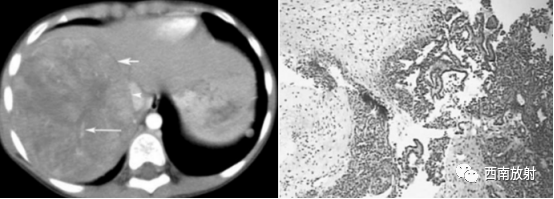
▲病例4:胎儿型肝母细胞瘤:男,9个月,肝右叶肝母细胞瘤,CT增强扫描示肿 瘤与周围正常肝组织边界清楚,似有假包膜 (短箭头),其内有裂隙状低密度区,瘤内可见较多粗细不一的肿瘤血管 (长箭头),下腔静脉主要为受压改变 (箭头 )。病理为肝母细胞瘤,胎儿型。
HE染色,低倍 40.肿瘤细胞排列成不规则梁索状,瘤细胞呈小圆形,胞浆丰富,部分透亮,胞核圆形或卵圆形,单个核仁,核分裂少见。肿瘤细胞间质血窦丰富,可有髓外造血灶瘤。另外见凝固性坏死,穿剌组织中未见间叶分化的成份,符合肝母细胞瘤,胎儿型。
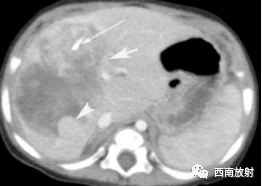
▲病例5:男,6个月,肝母细胞瘤,CT增强扫描示瘤区强化密度稍低于正常肝组织,肿瘤呈不均匀性分隔样明显强化,结节状稍高密度区明显强化(箭头 ),坏死或液化区无明显强化,瘤内可见条状钙化影(长箭头),瘤周血管受压(短箭头 )。病理为肝母细胞瘤,混合型。
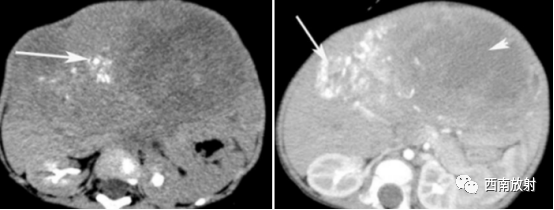
▲病例6:男,1岁,肝左右叶肝母细胞瘤,化疗前CT平扫肝内见一巨大稍低密度肿块影,密度不均匀,内见不规则斑片状更低密度影及沙粒 状钙化灶分布(长箭头 ),病灶边界模糊。穿刺活检为混合型肝母细胞瘤。化疗后,肿瘤 体 积 明 显 缩小(短箭头),其内钙化增多(长箭头 )。
(病例4-6来源:李宝兰 .张 毅.肝母细胞瘤的 CT表现与病理对照 (附 11例报告 )[J].牡丹江医学院学报,2007,28(2):58-60.)
鉴别诊断
儿童HB主要与神经母细胞瘤或肝细胞癌以及其它肿瘤进行鉴别。
1) 神经母细胞多发于3岁左右的儿童,CT表现为肝实质大块结节融合灶,并与HB钙化有所类似。同时,该症患儿腹部淋巴较大,AFP水平升高;
2) 肝细胞癌患者发病多大于3岁, 检查AFP水平升高,多与肝炎或肝硬化有关,CT表现为肿物多为形态各异,包膜不完整,边界模糊,同时病灶周边还有各种大小不一子灶。CT动态增强多为“快进快出”。同时,脂肪肝或肝硬化也是鉴别重要证据;,肝细胞癌的门脉侵犯较肝母细胞瘤多见,癌栓的形成也较多见,而肝母细胞瘤周围的血管常是受压性改变。肿瘤以外的肝脏可有脂肪肝、肝硬变 等表现也是鉴别点之一。
3) 其他肿瘤可依据CT表现、好发年龄、AFP水平等鉴别,如肝横纹肌肉瘤或未分化胚胎肉瘤[4]。
4)肝母细胞瘤还需要与转移瘤相鉴别.
参考文献:
[1] Khaderi S, Guiteau J, Cotton RT, et al. Role of liver transplantation in the management of hepatoblastoma in the pediatric population. World J Transplant, 2014, 4: 294-298.
[2]O’Neill AF, Towbin AJ, Krailo MD, et al. Characterization of Pulmonary Metastases in Children With Hepatoblastoma Treated on Children’s Oncology Group Protocol AHEP0731 (The Treatment of Children With All Stages of Hepatoblastoma): A Report From the Children’s Oncology Group. J Clin Oncol, 2017, 35: 3465-3473.
[3]Semeraro M,Branchereau S,Maibach R,et al.Relapses inhepatoblastoma patients; clinical characteristics and outcome experience of the International Childhood Liver Tumour Strate-gy Group(SIPEL)[J]. Eur J Cancer,2013,49(4):915-922.
[4]Hoh A,Dewerth A,Vogt F,el al.The activity of gammadelta T cells against paediatric liv-er tumour cells and spheroids in cell culture[J].Liver Int,2013,33(1):127-136.
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿  肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔